Днями прем’єр-міністр ДЕНИС ШМИГАЛЬ заявив, що в Україні збільшать кількість тестів на коронавірус, використовуючи метод пулінгу.
Колишній директор Центру громадського здоров’я, лікар-інфекціоніст ВОЛОДИМИР КУРПІТА зазначає, що у цієї стратегії є дві потенційні проблеми. За його словами, Україна вже проводила тестування інших захворювань методом пулінгу, але відмовилася через позитивні одиничні зразки, які не були виявлені під час досліджень зразків крові.
Explainer пояснює, що це за метод пулінгу, які країни його використовують і чи допоможе ця система пришвидшити тестування на коронавірус.
Тестування на COVID-19 в Україні
З початку епідемії в Україні провели 337 318 лабораторних тестів на коронавірус. Добовий рекорд було встановлено 22 травня, зробили 10 500 тестів.
Українці скаржаться, що результатів ПЛР-тестів доводиться чекати майже місяць. На своїй сторінці у Facebook ВАЛЕРІЯ ТРУНІЛІНА розповідає, що ще в квітні здавала тести на коронавірус. Дівчині довелося чекати місяць, перш ніж аналіз показав негативний результат.
А декому доводеться чекати ще довше. Так, АНАСТАСІЯ БРАТКОВА скаржиться, що її сестра захворіла 3 квітня і до цього дня не може отримати добро на вихід з карантину. Причина проста – 4 рази ПЛР-тест приходить з позначкою «некоректно узятий». Кожен ПЛР-тест доводиться чекати тиждень і довше.
«Що каже сімейний лікар? Що зняти з карантину до отримання другого «здорового» тесту не може. І нагадує про штраф у 17 тисяч гривень, якщо поліція зловить на вулиці», – скаржиться Браткова.
Ексзаступник міністра охорони здоров’я України ПАВЛО КОВТОНЮК у коментарі Explainer зазначив, що Україна – один з аутсайдерів у світі за системою тестування. Адже сьогодні є дві основні причини, через які вам зроблять тест на коронавірус: симптоми; контакт з інфікованою людиною.
Зараз в Україні є два види тестів: експрес-тести і тести методом полімеразної ланцюгової реакції (ПЛР). При здійсненні тестування в лікарнях зазвичай використовують метод ПЛР, щоб допомогти лікарям виявити та лікувати людей, які мають COVID-19. В аптеках і приватних клініках можна придбати експрес-тести.
ЧИТАЙТЕ ТАКОЖ: Тести на антитіла до коронавірусу: все, що потрібно знати
Нові ІФА-тести (імуноферментний аналіз) допоможуть визначити, чи є у крові людини антитіла до коронавірусу.
Нещодавно прем’єр-міністр ДЕНИС ШМИГАЛЬ заявив, що в Україні збільшать кількість тестів на коронавірус, використовуючи метод пулінгу.
«Сьогодні ми дійшли до межі понад 9 тис. тестів на добу. Далі ми рухатимемося методом пулінгу – об’єднання чотирьох-п’яти тестів одночасно в одній пробірці, а якщо пробірка показує позитивний результат, тоді ці п’ять тестів розглядатимуться індивідуально», – пояснив він.
За словами прем’єра, це дасть змогу в разі потреби у 4-5 разів збільшити тестування і за нинішнього рівня лабораторного устаткування робити до 40-50 тис. тестів на добу.
Як працює метод пулінгу?
Колишній директор Центру громадського здоров’я, лікар-інфекціоніст ВОЛОДИМИР КУРПІТА у коментарі Explainer пояснив, що пулінг — це методика підготовки зразків для обстеження. Для цього не використовуються інші системи тестування, крім тих, які є в Україні.
Техніка пулінгу застосовується при масовому тестуванні, і вона є обґрунтованою в тому разі, якщо підозрюють велику кількість негативних результатів.
Курпіта пояснив: вчені беруть мазки з носа чи задньої стінки глотки, щоб виявити наявність або відсутність генетичного матеріалу вірусу. Це може здатися простим, але це передбачає багато трудомістких кроків в лабораторії, що може зайняти кілька годин.

Щоб пришвидшити тестування, вчені пропонують методику, яку називають об’єднанням зразків.
Цей метод, відомий як “пулінг” (pooling – об’єднання), дозволяє одночасно тестувати десятки зразків.
Зразки кількох людей об’єднують і тестують разом в одній пробірці, для COVID-19 передбачено використовувати чутливі молекулярно-біологічні методи (ПЛР). Якщо результат пулу позитивний, то зразки потрібно перевіряти індивідуально і шукати хвору людину.
Якщо груповий зразок має негативний результат, то це означає, що всі особи, аналізи яких тестували, не мають вірусу.
Робота над новим методом розпочалася в березні, коли дослідники почали об’єднувати зразки медичного персоналу без симптомів COVID-19. Вони протестували діапазон розмірів пулу, починаючи від чотирьох зразків до 30 зразків на пул.
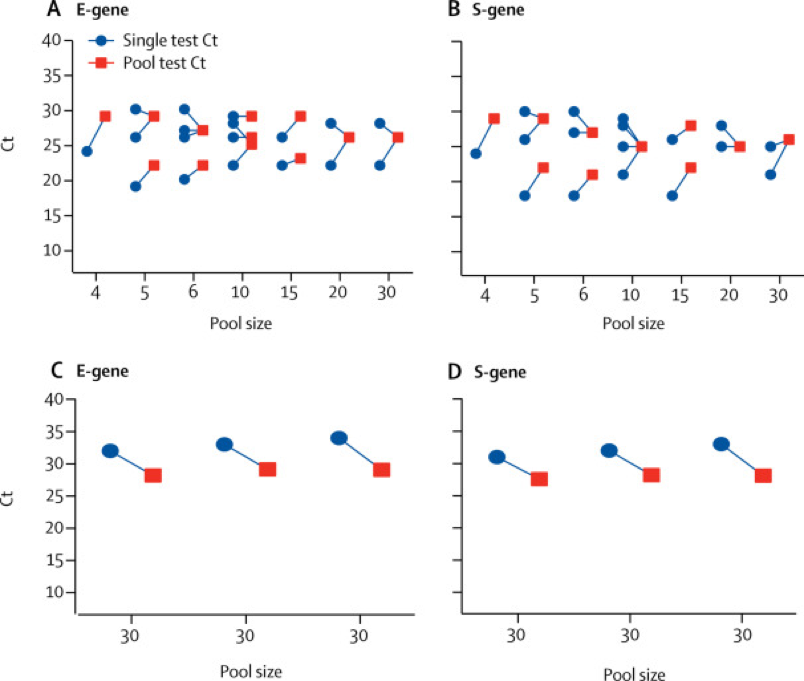
Після тестування 1191 зразка таким способом було потрібно лише 267 тестів для ідентифікації 23 людей, які мали коронавірус. У звичайному форматі тестування лабораторіям потрібно було б протестувати всі зразки окремо. Таким чином, такий підхід врятував понад 900 тестів.
Які країни використовують метод пулінгу?
Наприкінці березня дослідники Техніона – ізраїльського технологічного інституту – і лікарні “Рамбам” в Хайфі успішно випробували метод пулінгу, який істотно збільшив можливості перевірки населення на COVID-19 з використанням наявних доступних ресурсів.
Відповідно до перевіреного ізраїльськими медиками нового методу, молекулярне тестування можна проводити на «комбінованому зразку», взятому у 32 або навіть 64 пацієнтів.
Вчені зазначають, що таким чином можна значно прискорити швидкість перевірки, і тільки в тих випадках, коли спільний зразок буде визнаний позитивним, будуть проводитися індивідуальні тести.
За словами професора РОЯ КІШОНІ, керівника дослідницької групи біологічного факультету Техніона, це не науковий прорив, а демонстрація ефективності використання наявного методу і навіть наявного обладнання для значного збільшення темпів щоденних перевірок. Це робиться шляхом об’єднання кількох зразків в одну пробірку. Навіть коли з 64 зразків тільки один був носієм коронавірусу, система дала вірний позитивний результат.
Незважаючи на те, що впровадження цього методу вимагає вирішення низки матеріально-технічних проблем, медики очікують, що він настільки збільшить швидкість перевірок, що дозволить приступити до ідентифікації безсимптомних носіїв.
Вчені з Німеччини 28 квітня опублікували деталі стратегії тестування, яка, на їхню думку, може значно збільшити потужність в лабораторіях по всьому світу.
Стратегія передбачає об’єднання зразків від кількох людей та тестування окремих зразків, лише якщо результат групового тестування позитивний. Дослідження німецьких вчених показує, що об’єднання до 30 зразків на пул може збільшити потужність тестування за допомогою наявного обладнання та тестових наборів та виявити позитивні зразки з достатньою діагностичною точністю.
Пакистанські вчені запропонували іншу стратегію методу пулінгу. Так, нове дослідження університету Лахора пропонує «розумне об’єднання зразків», використовуючи групування населення з алгоритмами.
Запропонована стратегія називається “розділити і перемогти”. Припустимо, група з восьми людей тестується колективно, і їхній сукупний результат позитивний. Вісім будуть розділені на групи по 4, і знову пройдуть тестування. Якщо одна група тесту буде негативна, то інша група буде розділена навпіл і перевірена і так далі, поки не будуть знайдені всі позитивні випадки.
Ідея проста: якщо одна група тесту є негативна, то інша за замовчуванням вважається позитивною без тестування. Якщо один тест позитивний, інший також тестується, щоб виключити можливість обох позитивних.
Дослідники кажуть, що кількість зразків для тестування в одному пулу вибірки залежить від поширеності вірусу у громаді. Щоб знайти це, вони використовували тренажер для аналізу різних країн, щоб знайти співвідношення «Тест до позитивного» (TPR) або співвідношення кількості перевірених випадків до кількості позитивних випадків.
Результати показали, що якщо в країні високий рівень TPR, то вона потребує більшої кількості тестових наборів, тоді як низький TPR вимагає меншої кількості тестових наборів.
Симулятор показав, що стратегія зменшення кількості тестових наборів буде найефективнішою, якщо у групі з 10 000 людей TPR буде нижче 30. Більший розмір групи можна використати для країн з TPR нижче або близько 10.
Стратегію не рекомендували для країн, які мають TPR вище 35, заявляючи, що для неї потрібно більше тестів, ніж індивідуальні методи тестування.
Проблеми з об’єднаним тестуванням
У цієї стратегії є дві потенційні проблеми.
Вчені зазначили, що іноді позитивні одиничні зразки можуть не виявити у великих пулах.
Щоб уникнути пропусків таких діагнозів, вчені рекомендують вибрати відповідний розмір пулу для різних сценаріїв зараження та об’єднати меншу кількість зразків.
Інша проблема полягає в тому, що для одного позитивного зразка в групі може знадобитися повторне тестування всіх осіб цієї групи, а отже, й необхідність зробити більше тестів.
Дослідники стверджують, що саме тут потрібно використовувати алгоритм – він допомагає зменшити кількість повторних тестів, поки позитивний зразок не буде ідентифікований.
Чи підходить метод пулінгу для тестування в Україні: думка експерта
Колишній директор Центру громадського здоров’я, лікар-інфекціоніст ВОЛОДИМИР КУРПІТА у коментарі Explainer пояснив, що метод пулінгу має плюси та мінуси.
Позитивні моменти — це те, що можна одночасно провести дослідження не одному пацієнту, а більшій кількості пацієнтів.
“Я не бачив методику, і це один з негативних моментів, тому що потрібно розрахувати, скільки зразків можна об’єднувати. Кількість об’єднаних тестів залежить не від нашого бажання, а від реальної кількості тестів, які може повторно протестувати лабораторія”, – пояснив Курпіта.
Метод пулінгу економічно доцільно проводити тільки тій групі людей, в якої низький рівень поширеності COVID-19.
“Наприклад, зараз МОЗ хоче проводити тестування для всіх пацієнтів, які йдуть на планову госпіталізацію. Можна припустити, що у цих пацієнтів поширеність COVID-19 є невисока, і через це, якщо будуть об’єднувати їх зразки, тоді ми швидше отримаємо негативні результати, що дозволить швидше прийняти рішення про госпіталізацію.
Є друга група, наприклад, медики, які фактично щодня контактують з коронавірусом. І ймовірність поширення коронавірусу в цій групі буде висока. Через це економічна доцільність тестування для медиків не має сенсу, тому що нам потрібно буде зробити один аналіз, а потім ще раз другий аналіз зробити”, – розповів лікар-інфекціоніст.
За його словами, потрібно розрахувати, яка мінімальна поширеність вірусу в певній субгрупі може бути для того, щоб це дослідження було економічно обґрунтованим.
Курпіта зазначив, що також є складнощі у технології методу пулінгу.
“Наконечником, на кінці якого є ватка, робиться пошкрябування по задній стінці глотки. Після цього цей наконечник потрібно опустити в спеціальний розчин, обрізати і закрити. Це є зразок. Коли цей зразок потрапляє в лабораторію, необхідно, щоб з цієї ватки все те, що зібрали на задній стінці глотки, перейшло в розчин, в який його опустили. Умовно кажучи, потрібно переконатися, що здійснили процедуру, а не просто опустили ватку в пробірку.
По-друге, потрібно переконатися, що туди зразок потрапив, а не залишився на ватці. Ми знаємо, що тверді частинки у воді осідають. Для того, щоб воно рівномірно розчинилося у розчині, потрібно його збовтати.
Умовно кажучи, методика і технологія мають чітко прописати, як його збовтати: чи в центрифузі, і воно там осяде, і набрати осад, чи в шейкері, чи дістати за допомогою техніки магнітних частинок. Якщо воно просто постоїть у цій пробірці і потім згори лаборант набере, то фактично наберуть розчин без генетичного матеріалу, і вже можна не проводити цей тест, тому що він буде негативний”, – детально пояснив інфекціоніст.

Він наголосив, що є певна технологія, але в Україні з нею ще не працювали. Для того, щоб ця технологія запрацювала, потрібно провести навчання для тих, хто відбирає ці зразки, і для тих, хто потім проводитиме цей аналіз методом пулінгу..
Наступний технологічний етап полягає в тому, що ці зразки повинні зберігатися. Якщо раптом виявиться, що з якогось пулу є позитивний результат, то тоді кожен з цих зразків, які потрапили в цей пул, повинні бути протестовані повторно в індивідуальному порядку.
Тому ці пробірки потрібно зберігати. Потрібно передбачити місце для зберігання, маркування цих пробірок, щоб не переплутати пул номер 1 з пулом номер 2. Потім потрібні умови для зберігання. Ці пробірки мають зберігатися за певної температури, за певної вологості. Якщо не дотриматися певних умов, то результат аналізу буде неправильний.
Курпіта зазначив, що потрібна чітка інструкція, як це все правильно робити і застосовувати.
Він також розповів, що для того, щоб зробити цей аналіз, на ПРЛ-тесті необхідно виділити РНК.
“ПРЛ-тест не простий і складається з кількох етапів. Одним із них є виділення РНК. Питання полягає в тому, коли потрібно провести екстракцію: до того, як об’єднувати зразки, чи вже після того, як їх об’єднали. Технічно потрібно відділити РНК від частинок оболонок віруса, які можуть спотворювати результат. Технологічно ця процедура відрізняється від звичайних ПРЛ-тестів і потрібує навчання і підготовки. Це займе якийсь час. У середньостроковій перспективі, якщо ми готуємося до осені чи зими — це добре. На літо — я не дуже вірю в ефективність цього методу”, – заявив Курпіта.
За його словами, найголовніше те, що немає жодних економічних обґрунтувань такої моделі, оскільки необхідно зрозуміти дві речі: скільки зразків нам потрібно об’єднувати і коли це об’єднання буде мати доцільність.
“Зараз МОЗ за допомогою методу пулінгу хоче вирішувати проблему збільшення кількості тестів, щоб зразки не стояли в чергах, щоб їх швидше обробляли. У нас іде затримка до 7, навіть 15 днів для того, щоб отримати результат. Якщо потужності лабораторії невеликі, або, наприклад, зразки від хворих будуть об’єднувати зі зразками від тих людей, які мають низькі ризики інфікування, то це буде тільки затримувати результат аналізу”, – заявив колишній генеральний директор Центру громадського здоров’я МОЗ.
Він вважає, що сама стратегія схожа на інші популістичні заяви МОЗ, як і про підняття зарплат медикам до 300%.
“Я б запропонував встановити в Україні п’ять потужних апаратів, які роблять 480 досліджень за три години, і налагодити логістику. Щоб один апарат обслуговував, наприклад, 5 областей. Це буде економічно ефективніше і доцільніше. Можна було б забезпечити цілодобову роботу, можна було б забезпечити роботу лаборантів, тому що можна було б привозити в лабораторію по черзі. Це б менше впливало на людей і це б швидше давало результат. Міністерство обрало інший шлях. Вони збільшують кількість лабораторій, використовуючи малопотужні апарати, які роблять за добу максимум 200 досліджень. Така тактика теж можлива, але вона не дає результатів, на які чекає суспільство”, – пояснив Курпіта.
Колишній генеральний директор Центру громадського здоров’я МОЗ розповів, що в Україні використовувалася система пулінгу при тестуванні крові. Але потім МОЗ відмовився від такого тестування методом пулінгу через те, що виявилося, що десь пропускають позитивні результати на ВІЛ і гепатити, і це призводило до інфікування через кров. Ці речі Україна уже один раз проходила. Тому така методика потребує двох речей – серйозного методологічного супроводу і дотримання усіх технологій.